Lebih tepat dan lebih baik untuk menganggap kematian anastesi sebagai " kematian yang terjadi selama anastesi", sejak ada bagian yang menghitung jumlah kematian yang diakibatkan oleh anastesi; tindakan pemberian anastesi dan teknik anastesi diatur kembali akibat dari meningkatnya kematian akibat anastesi. Dari penelitian itu tidak sering berhubungan antara zat anastesi dengan tindakan yang dilakukan oleh ahli anastesi sehingga hal ini tidak menjadi bagian dari penyebab kematian.
Penyelidikan ini adalah kompleks. Dengan mengabaikan fakta bahwa mayoritas terjadi di rumah sakit harus tidak dilupakan bahwa beberapa terjadi pembedahan-walaupun mengenai gigi ahli patologi rumah sakit berkompeten untuk melaksanakan bagiannya, otopsi seharusnya, dan secara normal adalah, disebut suatu ahli patologi mandiri, yang terutama/lebih disukai suatu ahli patologi forensik dengan pengalaman dari pengujian ini
Itu harus disadari bahwa penemuan phatologist's, walaupun suatu bagian integral penyelidikan, adalah sering suatu penjelasan yang tidak cukup kematian. Penyebab mungkin telah dalam kaitan dengan faktor, sifat alami yang menempatkan mereka di luar lingkup dari pengujian nya ( polson, 1955)
Tidak jarang pengujian pemeriksaan mayat menghasilkan penemuan negatif, dan phatologist tidaklah kemudian sanggup untuk menyatakan suatu pendapat seperti pada obat bius, atau administrasi nya, adalah suatu faktor di (dalam) kematian; ini telah ditetapkan oleh pengalaman berburu ( 1958) dan harrison ( 1968). Mereka mengambil pandangan bahwa] peran patologi telah terbatas, secara keseluruhan, kepada pendeteksian tentang penyakit alami, tanda kerusakan yang lebih jelas dengan] prosedur obat bius atau kesalahan dalam prosedur berhub. dg pembedahan. Di dalam kealpaan dari penemuan positif patologi telah dipaksa untuk menerima rumusan tersebut " tidak ada apapun untuk menunjukkan bahwa obat bius tidaklah skifully diberi"
Bagaimanapun posisi saat ini, telah appreciably meningkatkan dengan mengakses ke toxicological analisa, dan oleh karena itu ketika penemuan otopsi adalah negative negative patologi perlu mengumpulkan material untuk tujuan ini, dan, mungkin perlu, memperoleh nasihat dari ahli racun yang terkait dalam rangka memastikan bahwa material yang sesuai, di dalam kondisi dan jumlah cukup, diminta pengujian ( blanke, 1960; campbell et.al, 1961; rieders, 1969)
Di mana itu ditinggalkan kepada phatologist sebagai tapak kaki bersaksi kepada penemuan yang medis tersebut adalah sangat mendesak bahwa ia pasti mempunyai kesempatan tersebut untuk mendiskusikan keadaan kasus dengan ahli bius dan clinician terkait. Pemeriksa mayat boleh baik dengan bijaksana memutuskan untuk dengar bukti mereka sebagai tambahan terhadap phatologist nya, jika ia adalah untuk menjangkau suatu penafsiran benar penyebab kematian tersebut. Ia juga mempunyai informasi tentang segala relevan toxicological penemuan
Klasifikasi Kematian Yang Berhubungan dengan Anestesi
Beberapa klasifikasi pernah diumumkan, misalnya oleh Saphira dkk (1960) dan Harisson (1968).Pembagian sederhana kematian akibat anastesi :
- Kematian dikarenakan oleh anestesi dan /atau cara pelaksanaannya.
- Kematian dikarenakan oleh kecelakaan pembedahan selama anestesi.
- Kematian dikarenakan oleh penyakit alami,lainnya yaitu terapi yang diberikan atau penyakit yang sering terjadi sekarang ini.
Bahaya atau resiko dari anestesi merupakan pertimbangan secara terperinci oleh beberapa orang penulis, termasuk Keating (1966).
A.. KEMATIAN DIKARENAKAN OLEH ANESTESI DAN ATAU CARA PELAKSANAANNYA
Harus diperhatikan bahwa kematian karena anestesi sangat luar biasa . Laporan umum berkata bahwa kejadian kematian pada waktu atau segera setelah operasi rata-rata 0,2% -0,6 % dari operasi dan kematian disebabkan oleh anestesi hanya 0,03%-0,1% dari seluruh anestesi yang diberikan. Kematian yang terjadi pada waktu operasi atau segera setelah operasi, dari laporan kejadian karena anestesi sangat bervariasi dari 5%-50% (Campbell,1960). Beberapa penulis memiliki daftar penyebab kematian dikarenakan oleh anestesi, misalnya: Edward dkk(1956), Campbell (1960), Sphira dkk (1960) dan Dinnick (1964), Love (1968). Harisson (1968). (Hasil laporan Eward dkk (1956) dan Dinnick (1964) berdasarkan rangkaian mengadakan pemeriksaan dengan perkumpulan dokter anestesi, tentu saja panjang, tapi hanya sedikit proporsi dari hal ini yang dapat diketahui dengan pemeriksaan patologi.
(i) Kurang pengalaman
Morton dan Wylie (1951) berpendapat bahwa sebagian besar kematian pada waktu anestesi dikarenakan kurangnya pengalaman dan kegagalan dalam melakukan tindakan pencegahan ketika intubasi. Hal ini mungkin saja benar. Hal ini meliputi kecelakaan dikarenakan intubasi (misalnya Penggeluaran aspirasi, kekakuan tube dan bronkoskopi, masing-masing mungkin karena hambatan vagal jika pernafasan dari anestesi tidak adekwar. Penyumbatan pernafasan setelah operasi dengan tube/swab mungkin juga terjadi.
(ii) Obat-obatan
Penggunaan obat-obatan dalam bidang anestesi yang modern dapat memerankan arti penting untuk sebuah insidens, contohnya overdosis barbiturat secara intravena atau kolaps setelah menggunakan obat tersebut. Gagal jantung telah dihubungkan dengan penggunaan trichloroethylen. Penggunaan urea secara intravena dapat menyebabkan hipertensi. Penggunaan halotan yang aman telah menjadi subjek pada beberapa laporan dan terbukti bahwa obat ini dapat menyebabkan nekrosis hati dan akhir-akhir ini, halotan dilaporkan dapat menyebabkan hiperpireksia malignan/ganas.Tygstrup (1963) menemukan hubungan antara halotan dan nekrosis hati, tetapi berdasarkan pengalaman Muschin dkk (1964) menunjukkan bahwa setelah penggunaan halotan dapat menyebabkan hepatitis, biasanya setelah berulang kali terpapar dengan obat anestesi ini. Enam dari sebelas pasien meninggal antara hari kedelapan sampai hari kedua puluh delapan setelah penggunaan halotan dan pada peneriksaan post mortem tampak nekrosis hati yang masif dan tampak gambarab hepatitis akut. Penggunaan halotan sendiri atau bersama dengan suxamethonium saat ini diketahui dapat menimbulkan komplikasi anestesi yang mengkhawatirka seperti yang sudah diketahui yaitu hiperpireksia malignan.Karakteristik hiperpereksia malignan ini tidak hanya berupa kenaikan suhu ke level yang berbahaya, meskipun mencapai 110 derajat farenheit tapi juga takikardi, hiperpnoea, sianosis dan kaku pada otot (Barlow dan isaacs, 1970). Kondisi ini yang menyebabkan tingginya angka kematian pada kebanyakan pasien. Yang harus dipikirkan pertama kali adalah adalah reaksi dari suxamethonium tapi ternyata hanya mengobservasi penggunaan halotan (Harrison, 1968a; Drury dan Gilbert, 1970). Hal ini tampaknya terjadi secara genetik dan terjadi pada keluarga yang mempunyai subklinis penyakit miopati dan nilai serum kreatinin fosfokinase yang tinggi (Isaac dan Barlow, 1970).
Anestesi dengan nitrat oksida jarang yang fatal dan bila terjadi kematian kemungkinan berhubungan dengan penggunaan yang tidak berpengalaman atau tidak efisien. Contohnya adalah kematian saat sedang dianestesi oleh ahli anestesi dan saat terapi pembedahan pada ovulsi kuku jari kaki (Polson, 1955).
Kematian seorang anak perempuan yang bekerja sebagai resepsionis dokter gigi, dia mengalami overdosis yang fatal setelah mengadiksi nitrat oksida secara inhalasi (Enticknap, 1961).
Pada tahun 1966, merebaknya kasus keracunan akibat nitrat oksida menimbulkan kekhawatiran yang berdampak buruk dan suatu saat menjadi kenyataan dan ini menjadi masalah pada obat-obatan yang berbentu gas. Akibatnya pasien terinhalasi oleh nitrat oksida (Brit. M.J, 1966).
Setelah tahun 1966, kematian pada 2 pasien diakibatkan oleh inhalasi nitrat oksida. Berdasarkan penyelidikan bahwa nitrat oksida itu terkontaminasi oleh nitrit oksida. Ini merupakan akibat dari tidak disiplinnya mengikuti pareturan yang aman di pabrik nitrat oksida. Ketika selindir nitrat oksida diteliti, 40.000 dites dan hasilnya sebanyak 65 ditemukan adanya kontaminasi nitrit oksida (Lancet, 1966a, 1966b; Brit. M.J, 1966; Brit. J. Anaesthesia, 1967 )
Penggunaan atropin dapat menyebabkan hiperpireksia oleh karena mekanisme regulasi panas (Tettersall, 1953; Pask, 1964). Contohnya dilaporkan oleh Harris dan Hutton, 1956.
Adrenalin dan kokain : Makintosh (1948-9) memusatkan perhatian pada adrenalin dan kokain. Kesalahan penggunaan adrenalin untuk kokain menyebabkan 2 kematian mendadak. Makintosh mempertimbangkan kematian ini terhadap penggunaan kokain pada lokal anestesi bukan langkah penting untuk produksi vasokostriksi dan kombinasi kedunya ini meningkatkan toksisitas adrenalin dan kokain. Makintosh juga memusatkan perhatiannya untuk membedakan antara 2 % kokain dalam adrenalin dan 2 % kokain dengan adrenalin. Makintosh meragukan eksistensi sensitivitas kokain, menurut percobaannya kecelakaan- kecelakaan tersebut berhubungan dengan overdosis atau kombinasi dengan adrenalin.
(iii) Faktor Klinik
Hal ini meliputi : ventilasi kurang, volume darah kurang, transfusi tidak adekwat dan anoksia. Belakangan ini tidak hanya sering dikarenakan sebab yang tidak diketahui, bahaya ini disebabkan kerusakan otak (Courville 1960, Brierley dan Miller 1966). Pada suatu peristiwa tahun 1959 anoksia karena kerusakan otak besar telah menyebabkan kematian pada anak-anak. Pada peristiwa itu kematian dikarenakan tidak efisiennya pelaksanaan dokter anestesi, yaitu dirinya sendiri pada waktu itu dibawah pengaruh anestesi.
Tidak/kurang hati-hati pada hipotermia,hiperpireksia dan reaksi sensitivi dan alat-alat regulasi pernafasan khususnya selama periode setelah operasi, mungkin yang lainnya kecelakaan.
Kemampuan perawat selama periode setelah operasi dengan pasien pada posisi yang aman merupakan perlindungan yang penting dan mereka harus mengobservasi langsung pasian sampai ia sembuh kembali dalam keadaan sadar. Meskipun jika ditinggalkan sendiri dalam beberapa menit penggeluaran pernafasan fatal mungkin saja terjadi (mackintosh,1948-9).
(iv) Kecelakaan Teknik
Pemberian darah yang tidak cocok sekarang jarang terjadi. Abduksi abnormal dari lengan selama transfusi dapat menimbulkan brachial paralisis,seakan-akan normal hanya sementara. Kecelakaan ini berhubungan dengan tindakan pengadilan pemerintah pada tahun 1953 ( Crawfordv. Charing Cross Hospital Board). Infusi cairan yang salah juga luar biasa terjadi. Pasien meninggal ketika ia salah menerima sodium sitrat seharusanya normal saline. Kesalahan ini sebagian besar dikarenakan kenyataan warna dari kedua cairan yang terisi dalam botol yang mirip dengan label yang sama juga dalam lemari penyimpanan yang sama. Kesalahan telah terjadi seslesai gagal untuk mengecek label,telah salah menyuntikan untuk lokal anestesi. Dokter anestesi sendiri seharusnya mengecek udara yang keluar atau swab yang digunakan berlebihan dan kurang hati-hati dalam pernafasan. Mereka seharusnya mendisain dengan benar dan mengontrol selang atau alat-alat (Gamer v. Morrell,1955: Urry dan Urry v. Bierer 1955). Pada masa lampau jarang terjadi ledakan diruang operasi selama anestesi.
B. KEMATIAN YANG BERHUBUNGAN DENGAN KECELAKAAN SAAT PEMBEDAHAN
Kematian berdasarkan kategori ini biasanya dideteksi dari autopsi dan tidak dibutuhkan diskusi,mereka mempertimbangkan kematian yang berhubungan dengan anestesi,seperti Harrison(1968) dan ada dalam bentuk monograph, seperti Beecher Todd (1954) dan Boba (1965)
Berdasarkan pengalaman patologi forensik (Mant,1958) pada prinsipnya ditemukan perdarahan masif, perforasi kandung kemih, emboli udara, contohnya terjadi pada pembedahan di regio aksila dan pada pembedahan besar.
Kebanyakan komplikasi pada penatalaksanaan pembedahan seperti paska gastrotomy,pada pankreastitis akut, yang terjadi pada beberapa jam setelah pembedahan atau diluar periode pembedahan.
Pada kasus kematian selama periode ini,diseksi yang hati-hati pada pembedahan akan menimbulkan kecelakaan saat pembedahan.
C. KEMATIAN YANG BERASAL DARI SEBUAH PENYAKIT
Pada kebanyakan kasus kematian yang berhubungan dengan anestesi,penyebab kematian adalah penyakit. Sering akibat tindakan bedah dan pada pasien yang sakit akan meninggal dan tidak dapat dihindari, contohnya hasil dengan ganggguan biokimia yang berat yang berhubungan dengan obstruksi intestinal akut. jika memang kondisinya sangat dibutuhkan untuk dilakukan pembedahan tidak menimbulkan hal fatal seperti penyakit jantung iskemik,pada beberapa kasus pembedahan memang sangat beresiko. tetapi kematian ditemukan menjadi berhubungan dengan penyakit alami yang tidak terduga, biasanya hasil otopsi pada kasus kematian paska pembedahan sangat bernilai.
pada laki-laki usia pertengahan, tampak sehat, dioperasi di atas tulang rawan pada lutut. pada kesimpulan pembedahan secepatnya perban dilepas dari kakinya. pasien tiba-tiba kolaps, nadi tak teraba dan meninggal.
Pada otopsi tampak emboli pulmoner yang masif dengan trombus pada vena kaki, perban yang terlepas menyebabkan emboli masuk dalam sirkulasi. pada kondisi yang lain, kematian yang mendadak setelah pembedahan ditemukan perdarahan pada perikardium yang timbul karena ruptur infark kardiak yang diakibatkan trombosis koroner. pada pemeriksaan histologi menunjukkan kemungkinan terjadi beberapa hari setelah operasi.
Penyakit yang tidak dicurigai dapat menimbulkan keadaan darurat yang tidak diinginkan selama anestesi yang dapat menyebabkan kematian.
Griffitsh (1958) mengambarkan, kolaps yang terjadi secara itba-tiba yang berhubungan dengan hipotensi disebabkan karena hipoplasia adrenal, hipertensi pulminan berhubungan dengan pheochromositomas, tension pneumotorak, yang terjadi dari ruptur bula empisema dan trombosis cerebral. Harisson (1968) perdarahan, penyakit jantung iskemik dan ruptur aneurisma aorta.
Fungsi Pemeriksaan Patologi Dalam Investigasi Kematian Akibat Anestesi
Hal ini akan jelas terlihat lebih detail bahwa banyak bahaya/resiko dokter anestesi yang sulit untuk dideteksi dengan peeriksaan post mortem dan pemeriksaan patologi.Tidak ada satupun bagian yang penting dalam investigasi ini.Ia dalam kesaksian yang idependent.Ia dapat mendeteksi/menyingkirkan bukti-bukti,benda asing dalam pernafasan,kesalahan pembedahan dan penyakit alami.Meskipun Ia mungkin tidak kompeten untuk menunjukan /mempunyai fasilitas untuk pemeriksaan toksikologi.Ia harus bertanggung jawab untuk mengumpulkan materi yang sesuai untuk analisis.Hal ini mungkin bukan cara yang tepat tapi dalam jumlah yang cukup.jika ada keraguan kita sebaiknya konsultasi dengan ahli toksikologi sehingga suatu masalah dapat diatasi.
Dengan segala kemungkinan ia harus mengkonsultasikan dengan dokter anestesi atau dokter bedah yang terlibat untuk penatalaksanaan autopsi pada korban.
Ahli patologi bertugas untuk menampilkan otopsi yang kompeten dan harus mencocokan antara barang bukti dan penemuannya,ahli patologi juga bisa mengambil hasil-hasil yang faktual dari ahli toksikologi jika dikemudian hari hasilnya tidak sesuai.
Dental Anestesi
Pada penggunaan anestesi umum dental mempunyai banyak resiko,ini terjadi didalam ruangan operasi. Ada beberapa bahaya resiko yang spesifik adalah masuknya udara kedalam saluran pernafasan bisa melalui darah,gigi atau penutup mulut.
Adapun penggunaan lignocain yqang disuntikan pada periodontal disuntikan dengan anestesi lokal dalam posisi duduk,agar dapat dialirkan kedalam darah,supaya tidak terjadi hipotensi maupun penurunan kesadaran.Dan biasanya jika dilakukan suntikan anestesi dibagian inferior syaraf dental dapat menyebabkan kollaps yang terjadi secara mendadak. Keterangan dalam hal ini telah dituliskan dalam suatu tulisan yang berjudul EMERGENCY DENTAL PARTIKEL {1971}. Yang isinya menerangkan kriteria yang bagaimana yang dilakukan untuk tindakan anestesi dental, sehingga dapat menurunkan bahaya resiko dari tindakan yang telah dilakukan profesi kesehatan. Meskipun demikian, seringkali terjadi mendadak sehinng diperkenalkanlah alat - alat yang dapat menanggulangi aresiko tersebut.
Adapun didalam penerapannya ia menerangkan bahwa hal tersebut merupakan suatu pelajaran yang dapat menghasilkan harapan yang diinginkan .
Penemuan adanya swab didalam bronkus merupakan kerangan yang didapat dan ini juga dapat menjadi bukti yang kuat, atau dengan adanya swab didalam bronkus merupakan suatu keterangan sebab terjadinya kematian.
Pada tahun 1961 ROBERTSON menerangkan bahwa untuk menemukan adanya swab didalam bronkus pasien, ditentukan dengan jalan traceotomy. Ia juga membuktikan bahwa swab sangat menyokong sebab terjadinya kematian.Dan juga menerangkan bahwa trakea adalah tempat terjadinya pertukaran udara,tetapi disini@keadaan@kollaps bukan merupakan suatu bukti yang kuat telah terjadi obstruksi pada paru-paru. Dia juga menerangkan bahwa tindakan percobaan respirasi tidak akan menghilangkan swab didalam bronkus tersebut, dan dia juga menerangkan bahwa paru-paru dapat berfungsi normal jika terjadi en bloc maka lakukan penarikan trakea dengan jalan menggunting sampai bagian belakang dinding trakea terbuka, sehinngga udara dapat mengalir, tindakan ini dapat menyingkirkan swab melalui tindakan trakeotomy dapat juga sebagai bukti sebab terjadinya kematian akibat tindakan kekerasan pada bronkus. Oleh sebab itu dia merekommendasikan bahwa terjadinya pertukaran aliran udara en bloc dimasukkan kedalam medicoillegal, tetapi jika hal ini dalam prakteknya menemukan banyak dugaan maka dilakukan tindakan @pembedahan@tubuh mayat.
Dia juga diminta untuk meneliti@masalah@yang sama. Pada pasien ini penyebab kematian akibat bronchitis dan pneumonia, lalu dia melakukan tindakan trakeotomy dimana kelainan pertama kali ditemukan adanya perpindahan aliran udara paru-paru yang terhambat dengan prosedur umumnya. Dia menemukan dengan menggunakan kapas swab pada bronchus bagian kanan. Yang terpenting adalah terdapat partial kollaps pada paru-paru@yang menyebabkan tersumbatnya aliran udara ke paru-paru antara lain adalah partikel-partikel yang masuk ke dalam pernapasan berupa swab yang menghalangi udara Alasan kedua tentang hal itu adalah dilakukan tindakan autopsy ini, adalah sering dilakukan oleh seorang perawat ketika dia melakukan pembukaan trakeotomy akibat sumbatan dari kapas dan plester terlalu kuat sehingga dapat menyebabkan kematian.
Keterangan yang dapat menyebabkan kelainan patologis bahwa tidak adanya indikasi yang dapat dengan segera melakukan percobaan dengan memindahkan aliran udara yang masuk dengan jalan menggunting. Meskipun didalam tes ini dapat membantu didalam tindakan autopsy lainnya tetapi sebagian dari kapas swab dapat membuat perbaikan. Sebelum melakukan tindakan pembedahan mayat terlebih dahulu melakukan tindakan trakeotomy karena hanya tindakan tersebut dapat menyingkirkan swab pada bronchus dan kerasnya swab dapat dihilangkan agar aliran udara dapat masuk ke dalam saluran pernapasan jika terlebih dahulu membukanya dengan gunting yang tajam dan balon udara akan terbentuk jika menggunakan gunting yang tumpul dalam menyingkirkan swab didalam trakea.
Dia juga menemukan benda asing yang tersusun atas dua gabungan seperti benang wol yang dilakukan secara terpisah dan gambarannya mirip alat yang digunakan untuk membersihkan trakea bukannya yang digunakan untuk menutup pada tindakan trakeotomy setelah terjadi kematian.
@
Pemeriksaan histology dari swab pad lesi dan segmen bronchus yang normal sebagai control menunjukkan bahwa pada dinding lesi bronchial diliputi oleh reaksi peradangan dimana peradangan pada dinding bronchus control ditekan oleh permukaannya sendiri.@
Penelitian menunjukkan lesi perdangan bronchus setelah terjadi kematian tanda-tanda peradangan akan hilang dengan mekanisme kompresi dan pengosongan pembuluh darah yang berdilatasi pada dinding bronkioli.
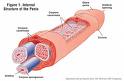
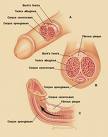
 Khitan metode ini merupakan khitan standar yang paling kuno namun masih banyak dipakai sampai saat ini, baik oleh tenaga medis maupun non medis (paraji sunat ,calak (Jawa), dll). Di Sunda dikenal dengan sebutan sopak lodong.
Khitan metode ini merupakan khitan standar yang paling kuno namun masih banyak dipakai sampai saat ini, baik oleh tenaga medis maupun non medis (paraji sunat ,calak (Jawa), dll). Di Sunda dikenal dengan sebutan sopak lodong.